こんにちは。臨床心理士(公認心理士)の井村です。札樽病院で臨床心理室は2020年1月に新設されました。今回は臨床心理室の仕事内容についてご紹介いたします!
臨床心理士は、病院や学校など様々な分野で活動する職業です。大きくは、①面接(カウンセリング)、②査定(アセスメント)、③地域援助、④研究の4つを主軸としています。簡単に言うと、心の問題に取り組む専門家です。札樽病院の臨床心理室では主に小児発達外来の患者さんに関わっています。
具体的には、知能検査、発達検査、認知機能検査など各種心理検査を実施します。結果は医師、リハビリ職員、患者様ご本人やご家族などと共有し、治療方針や療育方針を立てる際に活用します。また、必要に応じ、患者さんの通われている園や学校を訪問し、実際場面での様子から心理的観点で行動を評価し、関わり方の提案等を行います。

詳しくは臨床心理室のページをご覧ください。
一人部署ですが常に他部署のスタッフからたくさんのことを学んでいます。また、札幌市や小樽市の臨床心理士の仲間との勉強会や、全国の研修会に定期的に参加し、得られた知見を患者さんや他部署へ還元できるように努めています。忙しい時には分身の術を使いたくなりますが、とてもやりがいのある仕事です。
こんにちは!看護部長の須貝です。気がつけばもう夏ですね。これから暑くなるにつれコロナ感染症だけではなく、熱中症にも気をつける必要があります。熱中症は、身体から熱が放射されず体温が下がらないこと(体温上昇)、汗が出で体内の水分・塩分が不足(脱水)して体温調節のバランスが崩れると起こりやすくなります。高齢者の熱中症は、自宅で起こることが多いのも特徴です。


環境省と厚生労働省からも熱中症予防に関するリーフレットが出ていますので、ぜひ参考になさってください!(環境省、厚生労働省 令和3年6月熱中症予防×コロナ感染防止で「新しい生活様式」を健康に! ※使用許可を得ています)
予防法
- ソーシャルディスタンスを保ち、屋外ではマスクをはずせる時にはマスクをはずしましょう。
- のどが渇いていると感じなくても、こまめな水分補給を心がけましょう。
- 小さなお子さんや、高齢者がいるご家庭ではエアコンを上手に利用しましょう。
- 涼しい服装、吸汗・速乾素材の衣服・帽子を着用しましょう。
- 暑い日は決して無理をしないでください。
熱中症を疑ったときにすべきこと
- 日陰やエアコンが効いている場所に避難
- できるだけ早く体温を下げる(ベルトやネクタイなどをゆるめる、氷のうなどがあれば脇下・大腿の付け根などに当てる)
- 水分・塩分の補給
- 意識がおかしい時(症状がⅡ度・Ⅲ度のとき、自力で水分摂取ができないとき)は医療機関へ搬送する
当院ではコロナワクチン4回目接種を開始しています。感染症や熱中症を予防しながら暑い夏を乗り切りましょうね!
こんにちは!札樽病院の障害者病棟介護士リーダー金原とサブリーダー山海です。
私たちの介護士の主な仕事は、患者様の介助や身の回りのお世話、看護師業務のサポートなどです。札樽病院には急性期治療を受けて回復を目指す一般病棟や、リハビリテーションが専門で自宅退院を目指す回復期リハビリテーション病棟、神経難病がある方や人工透析を受けつつ療養する障害者病棟や療養病棟・・・などそれぞれ病棟の特徴があります。介護士も、病棟によって少しずつ必要な仕事が異なりますが、大きくまとめると以下のようになります。
- 排泄介助(オムツ交換)
- 食事配膳
- 入浴介助、清拭
- 更衣
- 体位交換
- 移乗
- 環境整備
- 医療器具の洗浄
- ナースコール対応 等

障害者病棟は、神経難病の方、身体不自由の方、人工透析を受けられている方、全身管理が必要な方が入院されています。患者様の多くは、長期療養されており、病院が社会生活の場となっています。心身機能の維持や介助量軽減などの目的でリハビリテーションを実施する患者様が多く、生活リズムを整える「朝活」や、他者交流と楽しみの場である「茶話会」などを行っており、病棟や病室には活気があるのも特徴です。
私たち介護士は、患者様とのふれあい、直接的な関りやコミュニケーションを大切にしています。重症で会話のできない患者様にも介助の際に声掛けをするなど、基本に忠実な仕事を行う様に心がけております。また、看護師やリハビリスタッフとの情報共有やコミュニケーションを密に行っており、患者様へのより良い介助ができるよう切磋琢磨しています。
体力も使いますが、患者様にありがとう!の言葉や笑顔を見せてくださる時にやりがいを感じています!資格がなくても経験がなくても一緒に働く仲間を募集しています!
ぜひ、病院までお問い合わせください。
今後、介護士シリーズで身体に負担のかかりにくい介助方法や認知症の方へのかかわり方などご紹介いたします!お楽しみに!
こんにちは、診療放射線技師の川口です。診療放射線技師の主な仕事は、医師が病気を診断するために画像情報を提供する検査を行うことです。医師の指示の下で、X線検査や、CT撮影などの放射線を用いる撮影装置を扱うほか、MRIや超音波装置などの放射線を用いない機器を操作することもあります。さらに診療に携わる人たちの放射線被ばく線量の管理や放射線使用施設、装置などの安全管理などを行っています。
主な検査内容
- X線検査:体の中を通り抜ける性質があるX線を使って患部を画像化する検査で心臓や肺、腹部、骨などの検査に利用されます。患部を見逃さないよう、正しい撮影位置を決めるのも重要な仕事の一つです。
- CT検査:X線を使って体を輪切りにした画像や、3D(立体的な)画像を作ったりする検査です。頭など全身の検査で用いられ、コンピュータ解析により細かい情報を得ることができます。
- MRI検査:放射線を使用せず、強力な磁石を使って体のあらゆる方向の断面を撮影し、体の状態を見る検査です。患者様は巨大な筒状の装置に寝台ごと入って行うため不安感を取り除くことも大切です。
- 超音波検査:放射線を使用せず、人には聞こえない音波を体に当てて戻ってくる反射波(エコー)によって体の状態を見る検査です。肝臓や腎臓などの腹部の臓器や心臓、血管などの検査を行うことができます。

この他にも、X線TV(バリウムなど)、マンモグラフィー(乳房撮影)、骨密度測定、バス検診などを行っています。
こんにちは!言語聴覚士の木村遥です。スピーチセラピスト(ST)と呼ばれる言語聴覚士は「言葉の障害」に対する治療をする人というイメージが強いかもしれません。実は「食べること・飲み込むこと」に対してのプロフェッショナルでもあります。
札樽病院の言語聴覚療法課では、熱意のある10名が在籍しており入職1年目から19年目まで、幅広い経験年数のスタッフで構成されています。
さて、当院の言語療法のポリシーは、「伝える、支える、心をつなぐ」です。失語症など言葉の疾患を抱える方には、伝える力・理解する訓練プログラムを行い、伝え合える安心をもう一度獲得できるよう支援しています。食べること・飲み込ことに関しては、入院時に鼻から管を通して栄養を摂取していた方でも、安全に食べられる条件を模索し、食べる楽しみをもう一度獲得できるようリハビリを行っています。
さて、コロナ渦で大勢の中でわいわいと話す機会が減り、コミュニケーションの機会がめっきり減ってしまいましたね。マスクにより口元も隠れるため、お口まわりの筋力も衰えてはいませんか?加齢によって身体の筋力が低下するように、飲み込む力も低下するんですよ!最近、むせやすくなってはいませんか?のども筋肉で支えられているため、のど・口まわりの筋トレを行ってみるのはいかがでしょうか?
のど・口まわりの筋トレ
- おしゃべりを楽しむ
- カラオケなど歌を歌う
- 強い咳払いをする
- 腹筋を鍛える
- お口まわりのエクササイズ
などを日常で取り入れるだけでものどの筋肉は鍛えられます。お口の運動は、食べ物をしっかりとかみ砕き飲み込む支えになり、お顔のアンチエイジングにもなりますので、ぜひ取り入れてみてください。札樽病院の言語聴覚士が、お口まわりのトレーニング動画を実践しています。ぜひ、参考にされてください!
飲み込みの力の簡易チェック
30秒間に何回唾液を飲み込めるかやってみましょう!
3回以下の場合は要注意!飲み込む力の低下が疑われます。3回以下で飲み込みにくいなと感じた場合は当院までご相談ください。
誤嚥(ごえん:むせること)を疑うチェックリスト
- むせて食べられない
- 食べると声がガラガラになる
- 痰の量が増えた
- のどに食べ物が残っている感じがする
- なかなか飲み込めない
こんにちは!人工透析室の臨床工学技士の柴田です。
私たちは透析患者様のシャントを優しく大切に扱うことを心掛けています。
透析患者様は透析ごとにシャント(=透析を行うのに必要な血液を確保するために動脈と静脈をつなぎ合わせて作った血管のこと)に17G~19Gの太い針(採血などで使用する針は22G~23G(数値が小さい方が太く、数値が大きい方が細い))を刺します。毎週3回、1回に2本の針を刺し「①血管から血液を取る→②人工腎臓装置で血液をきれいにする→③血液を身体に返す」の工程を繰り返し行っています。
「透析患者様にとってシャントは命綱」と言う言葉を耳にしたことがあります。それはもしシャントがダメになってしまったら透析治療に影響を及ぼす可能性が高く、生命の危険に直結する原因になってしまうからだと思います。ですから私たちは「患者様の今あるこのシャントを大切にして長持ちしていただきたい」という想いから、シャントを大事にする=シャントを優しく大切に扱う=【優しい透析治療を実施しよう!】と目標を掲げました。
私たちはこの血管に針を刺す行為のことを=穿刺(せんし)と呼んでいます。患者様にアンケートを実施したところ、透析患者様のストレスの多くの原因は穿刺時の痛みや穿刺ミス(穿刺を失敗してしまうこと)であることがわかりました。穿刺ミスにより行った針先の調整などは痛みの増強に繋がりますし、血管損傷におけるリーク(血管から血液が血管外に漏れてしまうこと)はシャントをダメにしてしまう原因にもなってしまいます。ですから私たちは穿刺時の痛みを和らげること、穿刺ミスをなくすことが患者様のストレスをなくし、優しい透析治療に繋がっていくと考えています。
 △直近4年間の穿刺時の痛みと穿刺ミスの割合グラフ
△直近4年間の穿刺時の痛みと穿刺ミスの割合グラフ
<実際行っていること>
穿刺の痛みに対しては、
- 穿刺ごとにフェイルスケールを使用し毎回穿刺時の痛みを患者様から聞いて評価((0(痛みがない)~10(耐えられないほど痛い))の10段階評価)通常の痛みの基準値を患者ごとに設定し、その基準値以上の場合は「痛みがある」とし改善策をスタッフ個人で考察し、改善に繋げています。
- シャントマップによる情報共有(番号を付けて、痛みのある箇所や穿刺容易・困難箇所の情報共有)
- 適切な局所麻酔テープの選択
- 皮膚冷却装置の使用 を行っています。
穿刺ミスに対しては、
- スタッフの穿刺技術の向上(シャントマップによる血管走行の確認・穿刺部位の特定、超音波エコー検査による血管の内腔の状態確認・深さの確認、穿刺の見学)
- エコー下穿刺
- 3Dプリンターで作成したシャント血管模型の活用 を行い、改善策を検討し穿刺向上の取り組みを行っています。
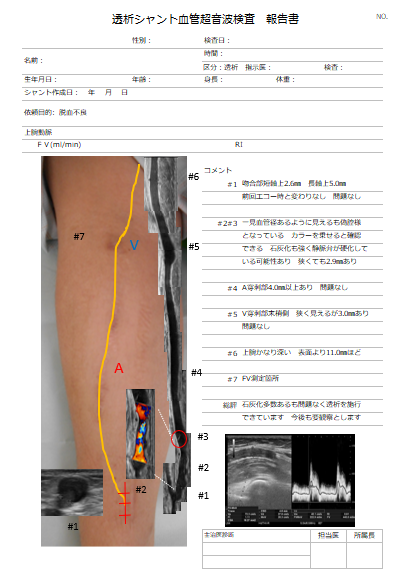
△超音波エコー検査の報告書例
2019年度から当院では銭函地域で「銭函リハビリテーション学校」を開催しています。残念ながら、現在は新型コロナウィルスによる感染予防対策により開催を見合わせています。今日は、過去に開催した内容を一部ご紹介します。(令和元年6月:講師 薬剤師)
骨がスカスカになって弱くなる病気の「骨粗しょう症」は、皆さんご存知でしょうか?骨粗しょう症になると、骨折しやすくなり、「介護」が必要になる場合もあります。
とっても怖い、「骨粗しょう症」を予防するためにはどうすればよいでしょうか?一般的には、「カルシウム摂取」と同時に、「運動」と「日光浴」が重要と言われています。

なぜかというと、実はカルシウムはとても吸収しにくい栄養素です。カルシウムの吸収を助けるため、「活性型ビタミンD3」が必要になります。日光浴をする事(紫外線をあびる事)により、体内で活性型ビタミンD3を合成する事ができ、カルシウムが吸収されやすくなります。

また、骨を丈夫にするには、ある程度、骨に負担をかける必要があります。関節などを傷めない程度の運動は、適度に骨に負担をかけ、骨を丈夫にすることができます。骨粗しょう症を予防するには、晴れた日に、お外で散歩すると良いかもしれませんね。

今後も定期的に銭函リハビリテーション学校より、皆様の健康にお役に立てる内容を、ここの札樽病院LINE公式アカウントから、定期的に発信します。是非、ご覧ください!!
こんにちは!理学療法士の松井彩夏です。
日常生活を送る中で膝の痛みが気になったことはありませんか?もしかしたら年齢を重ねるごとに膝の痛みが強くなっているということもありますね。膝の痛みの原因は様々ありますが、その一つに変形性膝関節症という疾患が関係していることがしばしばあります。膝関節が変性してしまう変形性膝関節症という疾患は高齢になるほど発症しやすく、患者数も多いです。膝が痛くて動けない。動かないと筋肉が落ちていく。それが負の連鎖となり、より膝の痛みを強めてしまいます。
銭函リハビリテーション学校の中でもいろいろな体操、筋トレ方法をご紹介してきましたが、今回は、その中でも膝の痛みについて予防できる体操をご紹介いたします。ぜひ、ご自宅でトライしてみてください!ただし、痛みの出ない無理のない範囲で行ってくださいね。

2019年度から当院では銭函地域で「銭函リハビリテーション学校」を開催しています。地域の医療機関として、地域の皆様の健康維持・増進を目的に、札樽病院の医師や医療スタッフによる講義や座談会などを企画していました。

残念ながら、現在は新型コロナウィルスによる感染予防対策により開催を見合わせています。今日は、過去に開催した内容を一部ご紹介します。
「脱水」と聞くと夏をイメージされませんか?実際に、夏に脱水状態で救急搬送されるニュースが多く聞かます。ですが、「脱水」は冬でも起こるのです。これは「隠れ脱水」といわれ、注意が必要です。チェック項目の1つでも該当すると「隠れ脱水」の可能性がありますので注意してくださいね。(2019年10月開催 講師:管理栄養士)
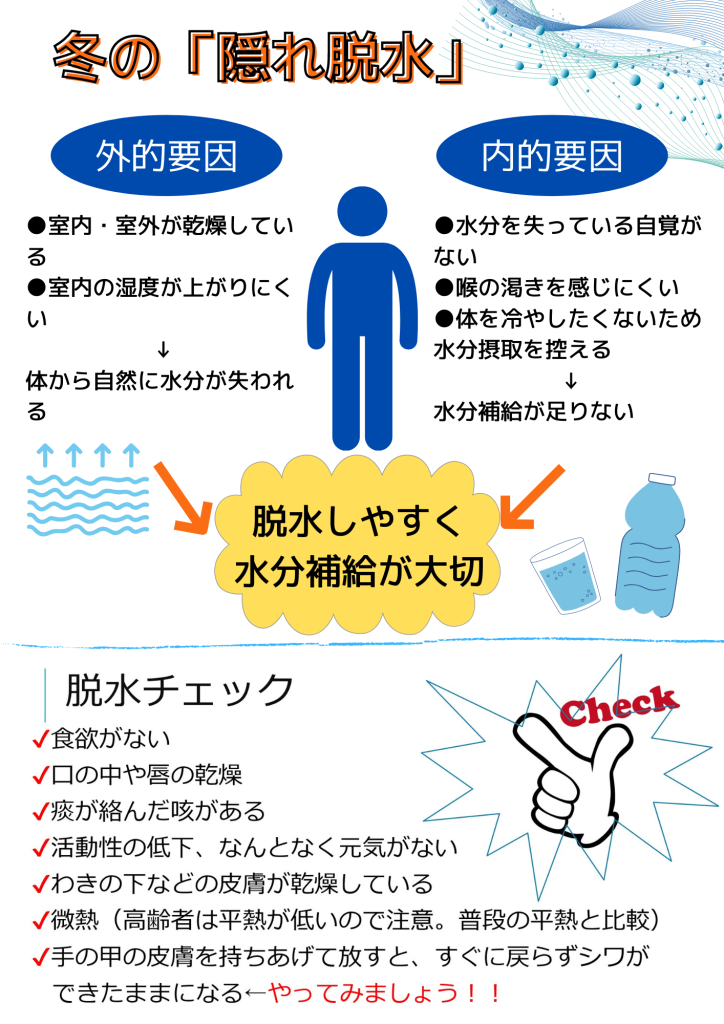
今後も定期的に銭函リハビリテーション学校より、皆様の健康にお役に立てる内容を、札樽病院LINE公式アカウントから、定期的に発信します。是非、ご覧ください!!
当院には5名の薬剤師がおります。普段は入院患者さんのお薬のご用意と服用時のご説明に関連する業務、今でしたらワクチン情報の収集や手配で忙しい毎日です。
調剤薬局などで薬を受け取る時、薬剤師が使用方法などを説明しますよね。薬の効果を充分に出して快復に向かうには正しい扱い方をしなければならないからです。飲み薬の場合、ポイントは5つ。
- タイミング :食前、食間、食後、頓服など、薬ごとに決められた時間を守りましょう。
- 量 :薬は血液の中の量がちょうど良い範囲でないと効果が現れません。自己判断で飲む量を増やしたり減らしたりしないでくださいね。
- 方法 :飲み薬はコップ1杯の水で飲むのが原則です。
- 期間 :治ってきたからといって自己判断で服用を中止しないでくださいね。医師の指示があった期間は服用を続けましょう。
- 飲み合わせ :いっしょに服用してはいけない薬、食べ合わせが良くない食品があります。いつもお薬手帳を持参して、医師や薬剤師に確認しましょう。
《薬を飲むタイミング》について少し詳しくお伝えしますね。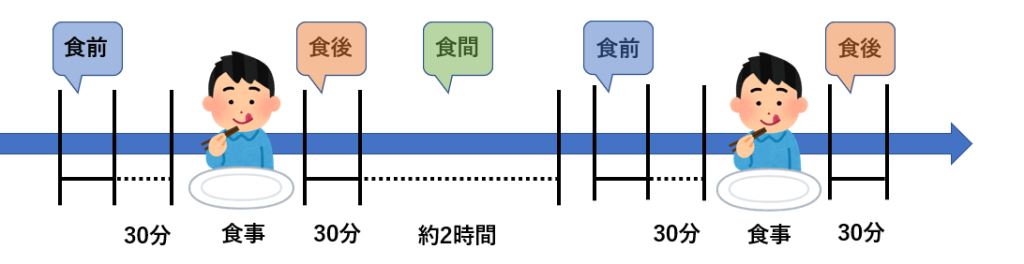
食前:食前に飲むことで高い効果を発揮する薬は、食事の30分~60分前に服用します。
食後:薬の作用で胃が荒れやすい薬は、胃の中に食べ物が残っている状態で服用します。
食間 :食事から2時間ほど後の空腹時のこと。食事の最中という意味ではありません。
頓服:解熱剤や痛み止めなど、症状が出た時だけに服用します。
正しく服用することが効果につながりますよ。何種類も服用されている方は、お手数でも今一度、それぞれの薬をご確認くださいね。 薬剤部


















 医療法人ひまわり会 札樽病院
医療法人ひまわり会 札樽病院